LE INTERPRETAZIONI QUI DI SEGUITO HANNO LO SCOPO DI PERMETTERTI DI CAPIRE AL MEGLIO I RISULTATI DEGLI ESAMI CHE HAI EFFETTUATO. NON SOSTITUISCONO LA FIGURA DEL MEDICO, MI RACCOMANDO CHIEDI SEMPRE IL PARERE DEL TUO SPECIALISTA DI RIFERIMENTO.
TEST DI GRAVIDANZA
ESISTONO 2 TIPI DI TEST
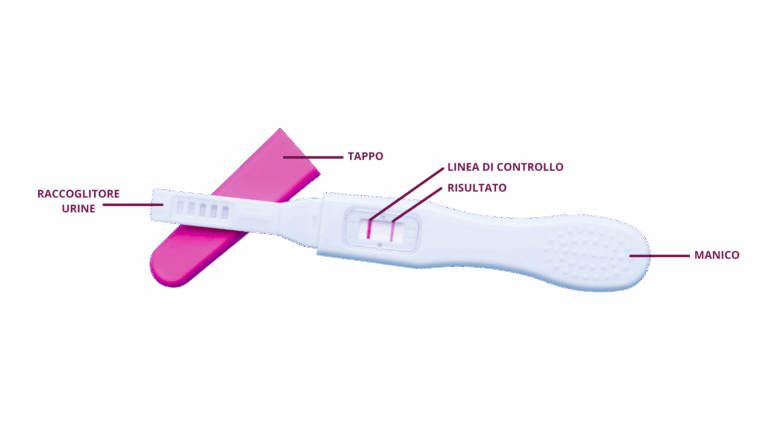
TEST DELLE URINE
Effettuabile autonomamente grazie ad uno stick acquistabile in farmacia e in grado di dare una risposta nel giro di pochi minuti.
TIPOLOGIE:
- Compare la scritta “negativo” o “non incinta”, oppure il numero di settimane di gravidanza;
- Compare 1 linea se negativo (linea che indica la corretta funzionalità del test) o 2 linee se positivo: in questo caso non è determinante la tonalità della linea, la presenza della 2ª linea indica di per se’ che l’ormone beta hcg è stato rilevato, piuttosto una linea chiara può indicarne la poca quantità e quindi una gravidanza insorta da meno tempo rispetto ad una linea molto definita che indica dosi più massicce dell’ormone e quindi una gravidanza instaurata da più tempo.
TEST DEL SANGUE
- Qualitativo che permette di accertare se la donna è incinta
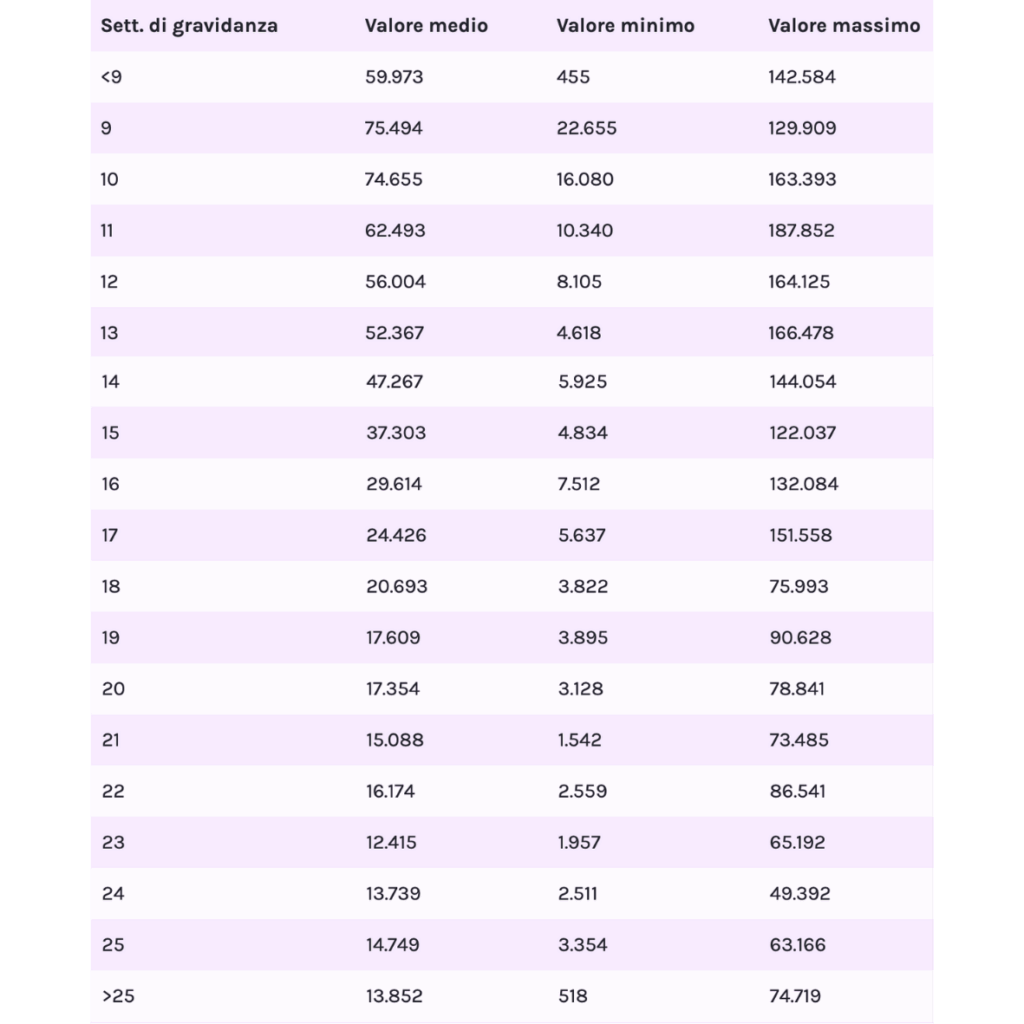
- Quantitativo che permette di accertare se la donna è incinta e anche di stabilire in quale settimana di gravidanza si trova in base alla quantità dell’ormone beta hcg rilevata
I livelli di beta hcg non sono uguali per tutte le donne ma mediamente le concentrazioni aumentano nel 1° trimestre raddoppiando circa ogni 24/48 ore fino al picco della 10ª settimana, per poi diminuire fino alla 16ª e rimanere più o meno costanti fino al termine della gravidanza.
CONTROLLO DEL PESO
Il peso materno e l’altezza devono essere misurati al primo appuntamento insieme al calcolo del BMI (peso [kg] / altezza [m²]). Le misurazioni ripetute a ogni appuntamento devono essere limitate ai casi a rischio di esiti di salute avversi, poiché la misurazione routinaria dell’indice di massa corporea in gravidanza può generare uno stato ansioso nella donna a fronte di benefici incerti o non ben definiti.
SNLG Linea Guida 20, Gravidanza Fisiologica, 2011
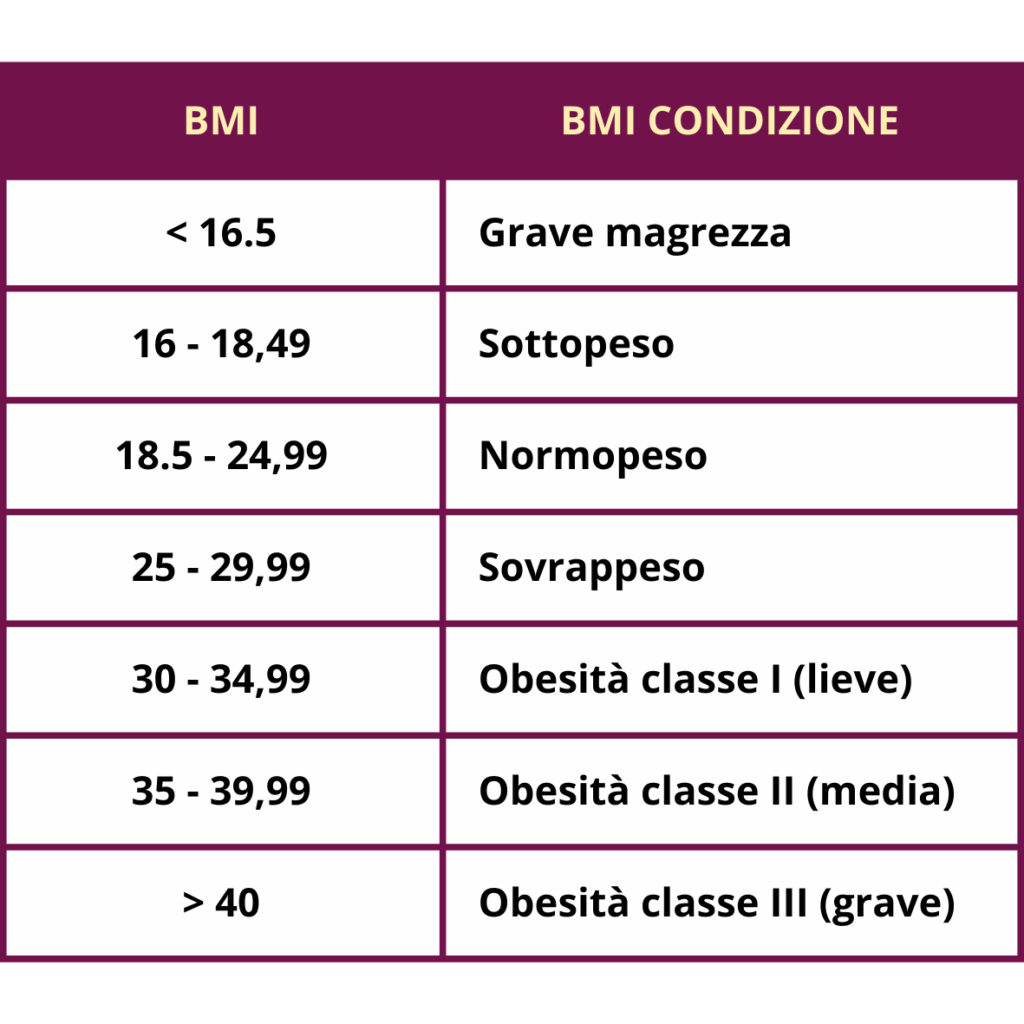
QUAL’E’ IL MIO BMI?
Si calcola dividendo:
il peso in Kg per l’altezza(x2) in m
Es:
peso 60 kg e sono alta 1,65 m:
60 ÷ 3,3 (1,65×2) = 18,18
18,18 è il mio BMI
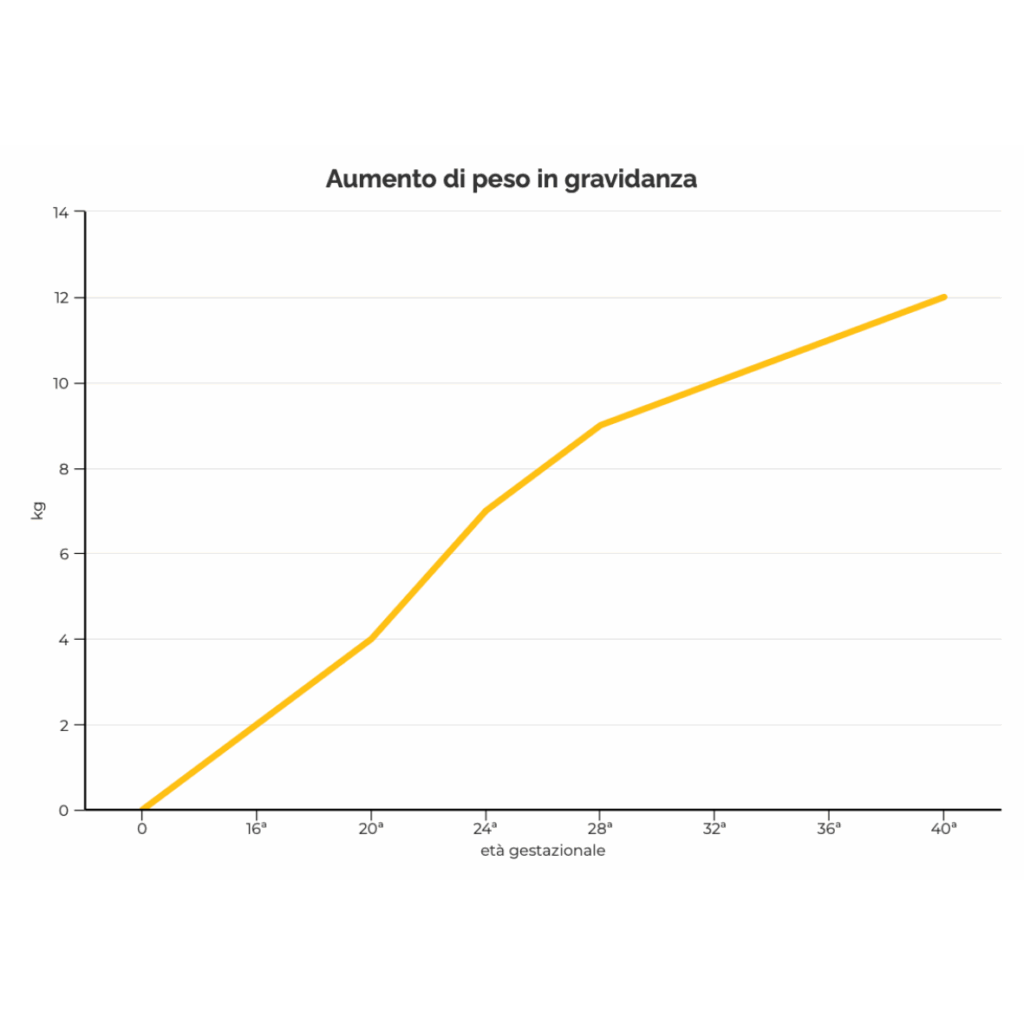
QUANTI KG POSSO PRENDERE IN GRAVIDANZA?
I dati indicano che l’aumento di peso in gravidanza varia da donna a donna ed è compreso tra
7 e 18 kg per le donne che partoriscono bambini con peso tra 3 e 4 kg.
In media, a fine gravidanza, si è osservato che l’aumento di peso materno è di circa 12-13 kg anche se è importante considerare che non tutte le future madri devono o possono prendere 12-13 kg ma dipende dal peso pregestazionale da condizione fisica e stato di allenamento prima e durante la gravidanza.
Solitamente nel 1 trimestre l’aumento di peso è di circa 1-2 kg, dopo la 20ª settimana aumenta di circa 500 gr a settimana.
L’aumento di peso è determinato da:
- Peso del bambino (circa 3kg)
- Aumento di dimensioni dell’utero (circa 1 kg),
- Placenta e del liquido amniotico (circa 1,5 kg)
- Aumento dei seni (circa 500 gr)
- Aumento del sangue circolante (circa 1,2 kg)
- Ritenzione idrica (circa 1,5-4 kg)
L’Institute Of Medicine (IOM) definisce un eccessivo peso gestazionale:
- > 18 kg per le donne che si trovavano in una condizione pregestazionale di sottopeso;
- > 16 kg per le donne che si trovavano in una condizione pregestazionale di normopeso;
- > 11,5 kg per le donne che si trovavano in una condizione pregestazionale di sovrappeso;
- > 9 kg per le donne che si trovavano in una condizione pregestazionale di obesità.
LA PREGORESSIA
E’ un disturbo alimentare legato alla gravidanza scatenato dall’ossessione di avere un corpo perfetto (nonostante i cambiamenti fisiologici di questo periodo) e di ritornare subito alla forma fisica pregravidica nel post parto. Nasce delle parole “gravidanza” e “anoressia” in quanto i comportamenti sono quelli che si osservano in caso di anoressia:
- ipercontrollo delle calorie assunte,
- tendenza a mangiare da sole
- saltare i pasti
- eccessiva attività fisica
Sappiamo quanto sia importante evitare di aumentare troppo di peso, ma è altrettanto importante fare in modo che il controllo del peso in gravidanza non diventi un’ossessione!
PRESSIONE ARTERIOSA
Il test efficace per lo screening della pre-eclampsia è la misurazione della pressione arteriosa, che deve essere effettuato a ogni visita in gravidanza. SNLG Linea Guida 20, Gravidanza Fisiologica, 2011
La rilevazione della pressione arteriosa è un importante parametro di funzionamento cardiovascolare e di equilibrio idrico e placentare, il valore è da registrare ad ogni controllo, con la prima misurazione entro le 10 settimane.
Al primo appuntamento devono essere ricercati possibili fattori di rischio per la pre- eclampsia,
- se presente almeno uno di questi fattori devono essere programmate misurazioni più frequenti della pressione arteriosa:
- età ≥40 anni
- intervallo >10 anni dalla gravidanza precedente
- storia familiare di pre-eclampsia
- storia precedente di pre-eclampsia
- indice di massa corporea (BMI) ≥30 kg/m2
- malattie vascolari preesistenti come l’ipertensione
- malattia renale preesistente
- gravidanza multipla
- diabete pregravidico
QUANTO DEVE ESSERE LA PRESSIONE?
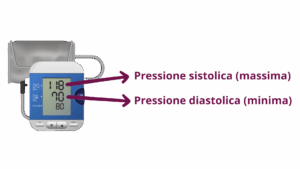
- La pressione sistolica (massima) è il valore di pressione arteriosa nel momento in cui il cuore è in fase di contrazione
- La pressione diastolica (minima) è il valore di pressione arteriosa nel momento in cui il cuore è in fase di rilassamento
SI DEFINISCONO OTTIMALI:
Pressione massima < a 120 mmHg
Pressione minima < a 80 mmHg
Sotto i 90 di massima e/o i 60 di minima si parla di pressione bassa o ipotensione
- Sopra i 140 di massima e/o i 90 di minima si parla di pressione alta o ipertensione
CI SONO DIVERSI TIPI DI IPERTENSIONE IN GRAVIDANZA?
- Ipertensione gestazionale: si sviluppa durante la gravidanza (generalmente dopo le 20 settimane)
- Ipertensione cronica: inizia prima della 20esima settimana di gravidanza o prima della gravidanza
- Preeclampsia: è invece una patologia caratterizzata dall’improvviso innalzamento della pressione,
solitamente dopo le 20 settimane di gravidanza, associato al riscontro di elevate quantità di proteine
nelle urine. È potenzialmente pericolosa per la salute della mamma e del bambino
SAI COS’E’ LA SINDROME DA CAMICE BIANCO?
- Il fenomeno, che prende il nome dai classici camici bianchi indossati dai medici, consiste in un’ipertensione temporanea, ossia un aumento dei valori della pressione sanguigna che si verifica solo nello studio del medico a causa dell’ansia e della paura.
ANALISI DEL SANGUE
EMOCROMO
I professionisti devono offrire alle donne in gravidanza lo screening dell’anemia. Gli esami devono essere effettuati precocemente, al primo appuntamento; successivamente devono essere ripetuti a 28 settimane per disporre di un tempo adeguato per il trattamento, se necessario, e a 33-37 settimane.
Devono essere indagati i casi di livelli di emoglobina inferiori al normale per l’epoca di gravidanza (<11 g/100 mL nel primo trimestre e <10,5 g/100 mL da 28 settimane); in questi casi, se indicata, deve essere prescritta la terapia opportuna, fornendo alle donne informazioni sui possibili effetti collaterali.
SNLG Linea Guida 20, Gravidanza Fisiologica, 2011
L’emocromo è un test molto comune che viene eseguito per ricercare la base di alcuni disturbi che possono influire sulla salute. Misura quante sono le cellule del sangue e le loro caratteristiche fisiche, come ad esempio le dimensioni, la distribuzione e la forma.
Una volta che il sangue sarà stato prelevato, verrà comparato con quelli che sono i valori di riferimento che possono cambiare leggermente da laboratorio a laboratorio e anche in base ad altri parametri come età e sesso.
- WBC globuli bianchi
- RBC globuli rossi
- HGB emoglobina
- HCT ematocrito
- MCV grandezza media globulo rosso
- MCH contenuto emoglobina singolo globulo rosso
- MCHC contenuto medio emoglobina nel sangue
- RDW coefficiente di variazione di volume dei globuli rossi
- PLT piastrine
- MPV volume piastrinico medio
- PCT ematocrito piastrinico
- PDW coefficiente di variazione di volume delle piastrine
- LYM% percentuale linfociti
- MON% percentuale monociti
- NEU% percentuale neutrofili
- EOS% percentuale eosinofili
- BAS% percentuale basofili

COME INTERPRETARLO
(vediamo cosa ci interessa maggiormente)
WBC – GLOBULI BIANCHI
- valori normali: tra 4 e 10
- Con il procedere della gravidanza è normale osservare una moderata leucocitosi
- sono le cellule coinvolte nella risposta immunitaria dell’organismo. Per questo motivo un loro rialzo
corrisponde ad un processo flogistico. Comprendono 5 tipi di leucociti maturi, che sono: linfociti,
monociti, neutrofili, eosinofili, basofili
RBC – GLOBULI ROSSI
- valori normali: tra 4 e 5,5
- Un lieve calo degli eritrociti è del tutto normale durante la gravidanza
- sono le cellule responsabili del trasporto di emoglobina e, di conseguenza, di ossigeno e ferro
HGB – EMOGLOBINA
- valori normali: tra 12 e 16
- Tutte le condizioni che determinano un calo di emoglobina sono da associarsi ad uno stato anemico
Durante il procedere della gravidanza è normale osservare un lieve calo di fino a valori di 10
è un valore che indica la percentuale di sangue composta da cellule. La percentuale restante è occupata
dal plasma, la parte liquida del sangue
HCT – EMATOCRITO
valori normali tra 37 e 48
Solitamente il valore di ematocrito segue quello dei globuli rossi, diminuendo in caso di anemia
- E’ un valore che indica la percentuale di sangue composta da cellule. La percentuale restante è occupata
dal plasma, la parte liquida del sangue
MCV – GRANDEZZA MEDIA GLOBULO ROSSO
- valori normali: tra 78 e 95
- E’ il volume corpuscolare medio dei globuli rossi, ossia la “grandezza” di un globulo rosso
MCH – CONTENUTO EMOGLOBINA SINGOLO GLOBULO ROSSO
- valori normali tra 26 e 34
- E’ l’emoglobina presente in ogni globulo rosso
- MCHC – CONTENUTO MEDIO EMOGLOBINA NEL SANGUE
- E’ la concentrazione media di emoglobina un dato volume di globuli rossi
RDW – COEFFICIENTE DI VARIAZIONE DI VOLUME DEI GLOBULI ROSSI
- valori normali tra 11,5 e 14,5
E’ l’ampiezza della distribuzione del volume di globuli rossi attorno al suo valore medio
PLT – PIASTRINE
valori normali tra 130 e 450
Durante la gravidanza un lieve calo delle piastrine è del tutto normale (per effetto dell’emodiluizione)
- Sono le cellule responsabili del processo di emostasi e coagulazione
ALTRE ANALISI DEL SANGUE
FERRITINA
- valori normali: tra 60 e 70
Nella diagnosi differenziale per l’anemia gli indici da osservare sono l’emoglobina, il volume corpuscolare medio e la Ferritina, la cui misurazione va richiesta da Linea Guida quando l’emoglobina abbia un valore inferiore a 11mg/dl nel I trimestre e inferiore a 10,5mg/dl nel II.
FIBRINOGENO
- valori normali tra 200 e 400
Proteina importante per la coagulazione del sangue. È comune riscontrare un livello di fibrinogeno alto in gravidanza che tende ad aumentare mese per mese.
PT / PTT
valori normali tra 9.5 e 13.8 / tra 60 e 70
Sono i tempi necessari per la formazione di un coagulo e aumentano nei deficit dei fattori della coagulazione
GOT / GPT
valori normali tra 7 e 46 / fino a 35
- Indicano il valore delle transaminasi
ALTRE ANALISI DEL SANGUE
GLUCOSIO
valori normali intorno ai 75 ma comunque inferiori a 126
Se superiori si richiede curva da carico
TEST DI COOMBS INDIRETTO
Risultato negativo = non a rischio
Utile ad identificare i neonati che rischiano di incorrere nella malattia emolitica fetale e neonatale
AZOTEMIA
valori normali tra 11 e 50
Utile a valutare funzionalità renale
CREATININEMIA
valori normali tra 0,6 e 1,20
Utile a valutare funzionalità renale
BILIRUBINA DIRETTA / BILIRUBINA TOTALE
valori normali fino a 0,40 / tra 0,20 e 1,30
Utile a valutare funzionalità epatica
ACIDI BILIARI
valori normali tra 2 e 10
- Utile a valutare funzionalità epatica
FT3 / FT4 /TSH
valori normali tra 2,3 e 4,2 / tra 8,9 e 17,2 / tra 0,3 e 4,5
- Utili a valutare funzionalità della tiroide
